治療症例
歯周治療 : 歯周外科
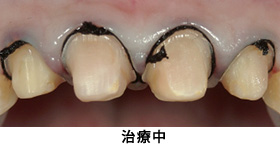
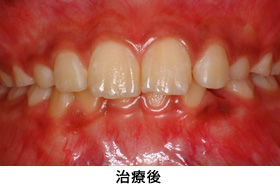
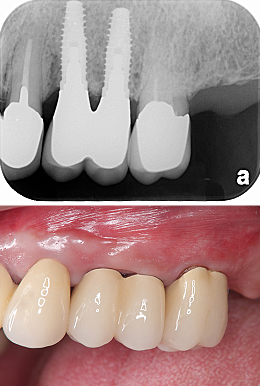
Case1.前歯多数歯の歯冠延長術の症例
前歯の虫歯を治したいということで来院されました。
虫歯を全て取り除いた結果、健康な歯質がほとんど無くなりました。そこで、歯冠延長術を行いました。
術直後です。
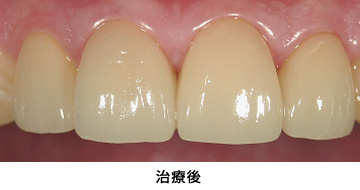
健康な歯質が歯ぐきの上に出ました。この環境でかぶせ物を入れると、長持ちが期待できます。

セラミックの土台を入れ、型取りをしました。
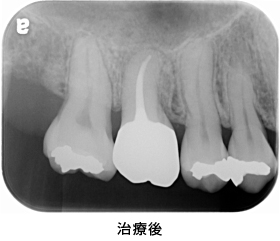
メタルセラミックで修復しました。
Case2.矯正的挺出と歯冠延長術の併用症例
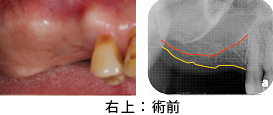
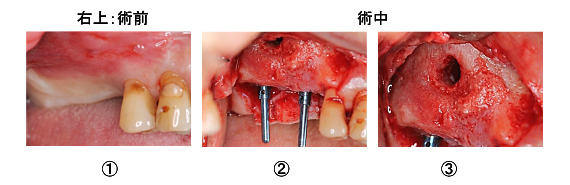
前歯がぐらぐらするとのことで来院されました。レントゲンから、前歯4本は保存不可能と診断しました
3本の歯を土台としてブリッジを入れることにしました。しかし、土台の歯の1本(矢印の歯)には、健全な歯質がありませんでした。そこで、矯正的に歯を挺出することにしました。
ゴムとワイヤーを使った簡単な装置を仮歯につけて、歯を約3mm牽引します。
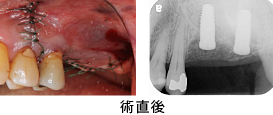
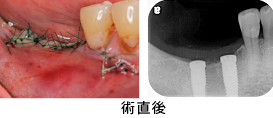
挺出後、土台となる3本の歯に歯冠延長術を行いました。
術後です。健全な歯質が確保され、ブリッジを安心して入れる環境が整いました。
セラミックの土台を入れ、型取りをしました
メタルセラミックブリッジで修復しました。
Case3.矯正的挺出と遊離歯肉移植術の併用症例
かぶせ物のやり替えを希望で来院されました。
かぶせ物と土台を外すと、健全な歯質が、歯ぐきの上にほとんどありませんでした。矢印の歯に関しては全くありませんでした。
本来は抜歯のケースですが、患者さんが歯の保存を強く望まれたため、歯を残していく方向で治療計画を立てました。そこで、矯正的に歯を引っ張り上げる、「矯正的挺出」を行うことにしました。
約1カ月後の状態です。歯は出てきましたが、歯ぐきも一緒について上がってきています。
仮歯と矯正装置を外した状態です。この状態でかぶせ物を入れても、長持ちは期待できません。
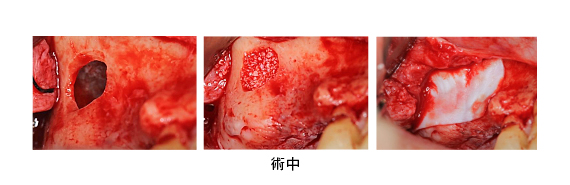
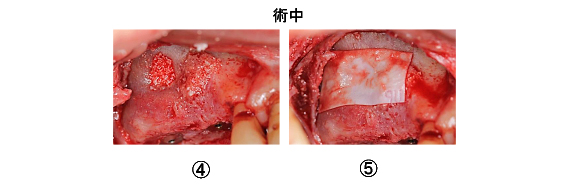
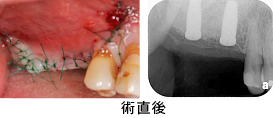
健全な歯質を歯ぐきの上に出すため、3本の歯に歯冠延長術を行いました。同時に、上顎の口蓋(こうがい)から丈夫な歯ぐきを移植しました。
手術後、約1.5カ月の状態です。健全な歯質が歯ぐきの上に見えてきました。
挺出した歯に、セラミックの土台を直接作った状態です。
残りの2本の歯にもセラミックの土台を入れました。その後、歯ぐきの治癒を十分に待ってから型取りをしました。
患者さんはインプラント治療を希望されなかったため、延長型のメタルセラミックブリッジを入れました。ブリッジの適合状態も良好で、硬くてしっかりとした歯ぐきができ、清掃性の高い環境に仕上がりました。
Case4.歯冠延長術と遊離歯肉移植の併用症例
ブリッジにする予定ですが、黒矢印の部分は歯ぐきの下まで虫歯が進んでおり、黄矢印の部分は歯ぐきが凹んでいました。
そこで、黒矢印の部分には歯冠延長術、黄矢印の部分には遊離歯肉移植術を行いました。
数カ月待った後、型取りを行いました。健全な歯質が歯ぐきの上に出て(黒矢印)、歯ぐきの凹みも無くなりました(黄矢印)。
メタルセラミックブリッジを装着しました。凹んでいた部分も矢印のように改善され、清掃性が高まり、長持ちが期待出来ます。
Case5.上顎前歯の矯正的挺出
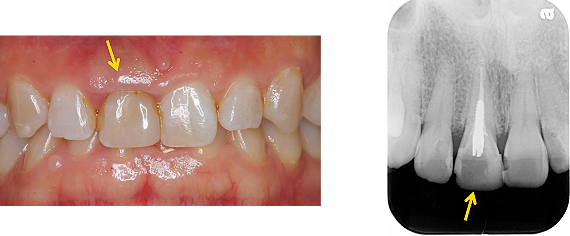
根の治療がされた上の前歯(矢印)が、下の前歯と強く接触し違和感があるとのことで来院されました。噛み合わせの調整をして経過観察としました。

半年後、その前歯が割れたとのことで来院されました。表側は、歯ぐきの中の深い所で割れていました(矢印)。写真は、金属の土台(スクリュー式)を外した状態です。
このようなケースの場合、通常は割れた歯を抜歯して治療を進めていきますが、今回は患者さんと話し合って、歯を残して治療することにしました。もちろん、このまま土台を作ってかぶせ物を入れることは出来ません。そこで、歯をゴムで牽引して健全な歯質を出す、「矯正的挺出」という方法で治療することにしました。
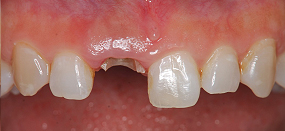
割れた歯にはフック、両隣の歯にはワイヤーを取り付けました。
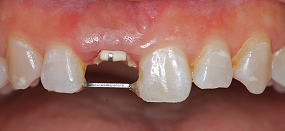
ゴムを付けて、健全な歯質を牽引します。
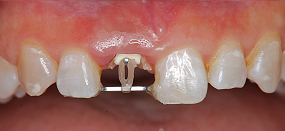
前歯は目立つ所であるため、仮歯を付けました。歯ぐきと歯が出てくることを想定し、意図的に隙間を設けています。
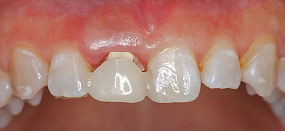
数週間後、歯ぐきと仮歯の隙間が無くなりました。
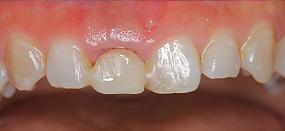
仮歯を外してみると、フックとワイヤーの距離が短くなっていることが分かります。ただ、写真上ではまだ健全な歯質は見えていません。
これは、歯質と同時に歯ぐきも一緒に付いてきたためです。そして、短期間で引っ張った歯が元の位置に戻ろうとするのを防ぐため、ゴムの代わりに針金を取り付けて、保定しました。
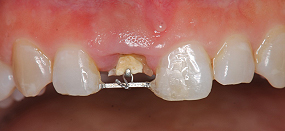
挺出する距離が長いほど健全な歯質は出てきますが、その分、骨に付いている根の面積が少なくなり強度が低くなります。そのことを考慮して、今回は挺出量を2.5㎜にしました。
装置をつけたまま、歯ぐきと骨を整形する簡単な歯周外科を行いました。割れた所(矢印)が見えます。この部分を覆わなければ、どんなに高級なかぶせ物を入れても長持ちしません。
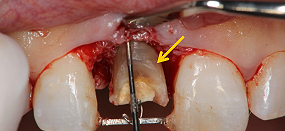
術直後の状態です。簡単な外科処置のため、短時間で終わりました。
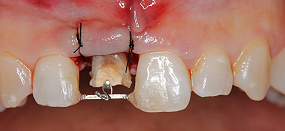
約2か月の保定期間を経た後、装置を外しました。
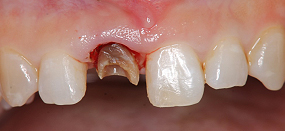
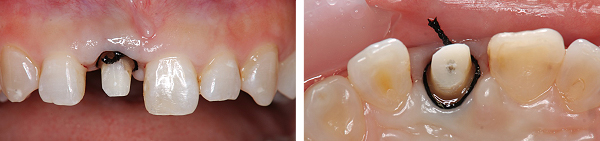
セラミックの土台を直接作り、型取りをしました。
かぶせ物(オールセラミック)を仮のセメントで付けて、強度的、審美的に安定するか経過を見ていきました。
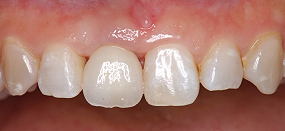
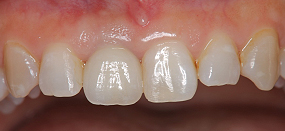
約7か月後の状態です。動揺は完全に無くなり歯ぐきの隙間も埋まり、患者さんは大変満足されました。
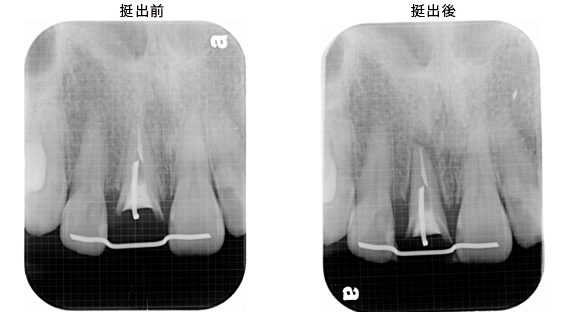
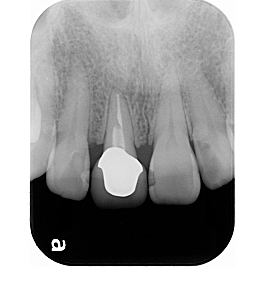
治療終了時のレントゲン写真です。根の長さは少し短くなりましたが、適合状態も良好で長持ちが期待できます。
Case6.歯冠延長術と遊離歯肉移植の併用症例
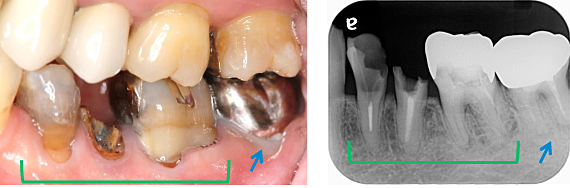
虫歯の治療で来院されました。一番奥のかぶせ物(青矢印)は、歯周病が進行していたため抜歯することにしました。残り3本の歯(緑枠)に関しては、虫歯を除去した後に診断することにしました。
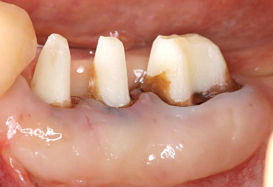
虫歯を除去した状態です。健全な歯質が、歯ぐきの上にほとんどありませんでした。患者さんと話し合った結果、3本の歯に歯冠延長術を行い、保存することにしました。
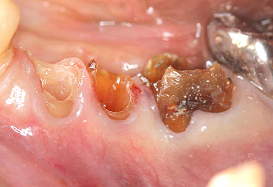
歯肉を剥離し、健全な歯質が歯ぐきの上に出るよう、骨を削除しました。
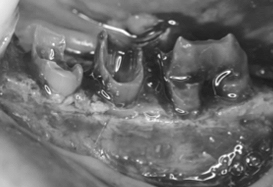
元の歯ぐきが、脆弱(ぜいじゃく)であったため、上顎の口蓋(こうがい)から丈夫な歯ぐきの移植も行いました。
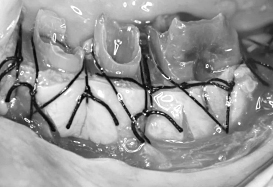
手術後、約2カ月の状態です。健全な歯質が歯ぐきの上に見えてきました。
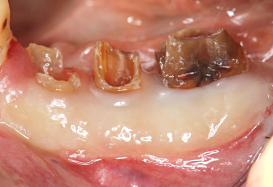
セラミックの土台を直接作り、型取りを行いました。
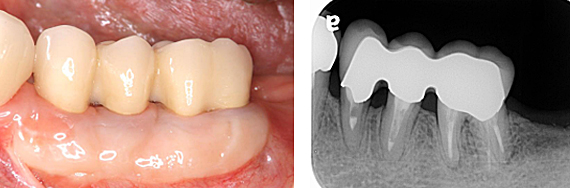
連結のメタルセラミックで修復し、審美的に満足のいく仕上がりとなりました。また、硬くてしっかりとした歯ぐきが出来た結果、清掃しやすい環境になりました。
歯周治療 : 歯周形成外科
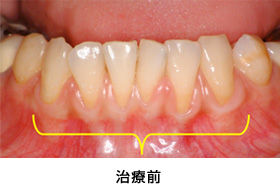
Case1.歯肉退縮を結合組織移植によって治療した症例

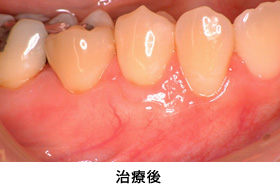
歯ぐきが下がって歯が見た目にも長くなり、根が露出し冷たいものがしみる、というご相談で来院されました。
歯ぐきに厚みが出て、根面を被覆でき見た目にも患者さんは満足されました。
Case2.歯肉退縮を結合組織移植によって治療した症例
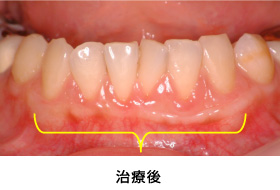
歯ぐきが下がって、歯ブラシが痛くなってつらい、というご相談で来院されました。
歯の長さも短く見え、しっかり歯ブラシできる強い歯ぐきになりました。
Case3.歯肉退縮を遊離歯肉移植によって治療した症例
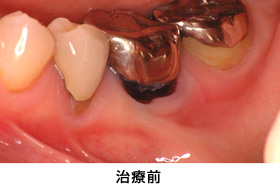
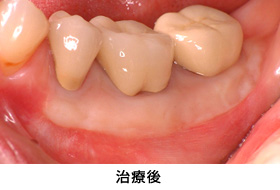
歯ぐきが薄く下がっているために、歯ブラシがやりづらい、というご相談で来院されました。
しっかり歯ブラシできる強い歯ぐきを作り、かぶせ物もきれいに仕上がりました。
Case4.陥没した歯ぐきを歯槽堤増大術によって治療した症例
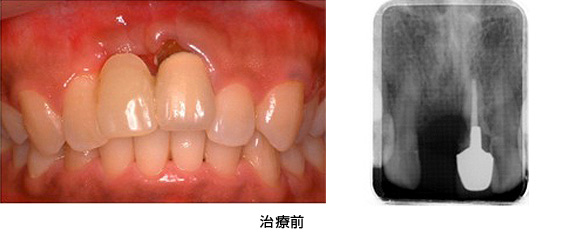
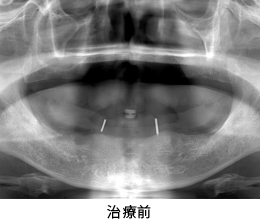
上の前歯の審美的改善を求めて、来院されました。真ん中の前歯は保存不可能と判断しました。インプラントを入れるには十分な隙間が無かったため、抜歯後、両隣の歯牙を削って、ブリッジを入れることにしました。
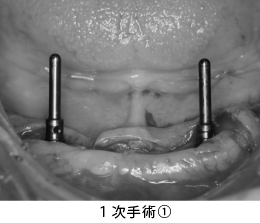
抜歯後、両隣の歯牙を削った状態です。歯ぐきの段差が気になります。そのままブリッジを入れると、真ん中の2本の歯だけが長くなることが予想されました。そこで、歯ぐきの陥没を修正する手術を3回に分けて行うことにしました。
1回目の手術です。GBR(骨造成)を行い失われた骨を作りました。
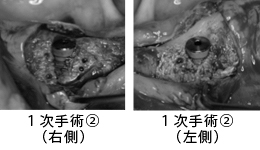
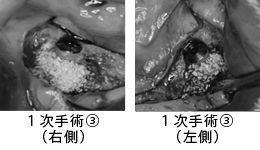
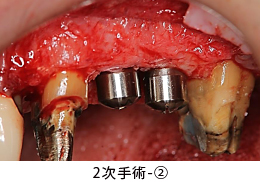
2回目の手術です。CTG(結合組織移植)を行い、失われた歯ぐきを作りました。
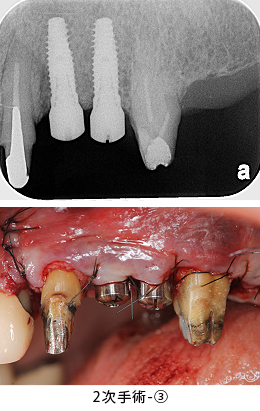
3回目の手術です。歯ぐきのラインを整えました。
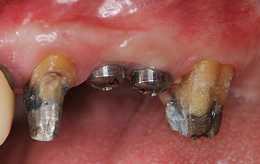
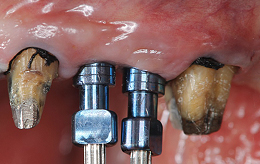
土台となる歯は、神経を残したまま型取りをしました。
メタルセラミックブリッジを装着しました。清掃性の高い審美的な結果を得ることが出来ました。
Case5.歯肉退縮を結合組織移植によって治療した症例
左上犬歯の根本が凍みる、というご相談で来院されました。
根面が覆われ、凍みもなくなりました。
Case6.メタルタトゥーを結合組織移植によって治療した症例
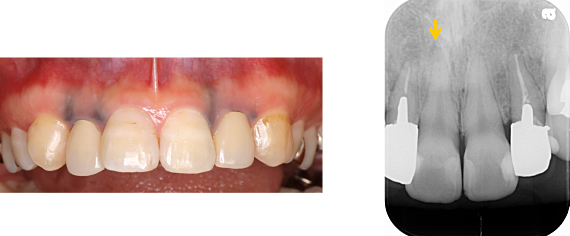
右上中切歯が痛むとのことで来院されました。原因は、根の先端にある膿(黄矢印)でした。
また、患者さんは2本のかぶせ物のやり替えと歯ぐきの黒ずみの除去も希望されました。
この歯ぐきの黒ずみは、「メタルタトゥー(金属の入れ墨)」と呼ばれるもので、歯を削る際に金属の土台(メタルコア)も一緒に削ることにより、その金属粉が歯ぐきの内部に入り沈着して起こります。
患者さんと相談した結果、2本のメタルコアの除去と3歯の根の治療(根管治療)をした後、結合組織移植によるメタルタトゥーの除去を行うことにしました。
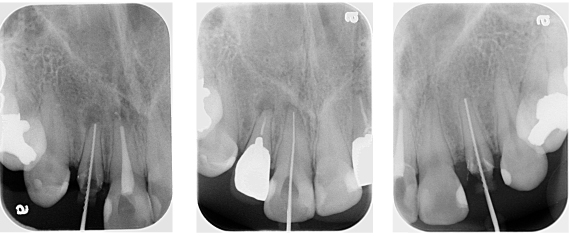
根の長さを測定して、汚れた根の管の中をきれいにしました(根管拡大・形成)。
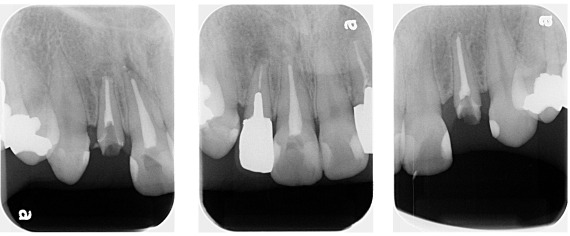
根の管の中をきれいにした後、緊密にお薬を入れました(根管充填)。
手術前の状態です。歯ぐきの中に金属粉が入り込んで酸化した結果、
黒く変色しています。
今回は、黒ずみを除去するだけでなく薄い歯ぐきを厚くし、かぶせ物を入れた後も退縮しないようなしっかりした歯ぐきにするために、結合組織移植をすることにしました。
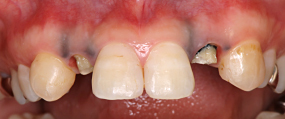
歯ぐきを剥離し、内側から出来る限り黒ずみを除去しました。
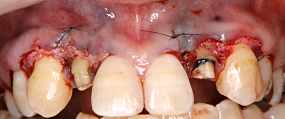
上顎の両側の口蓋から、結合組織を採取し、サイズの確認をしました。
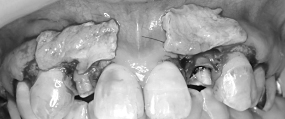
結合組織を歯ぐきの中に挟み込み、
縫合しました。
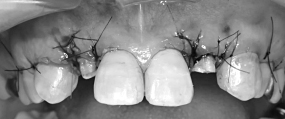
術後、数か月待った後、セラミックの土台を直接作り、型取りをしました。
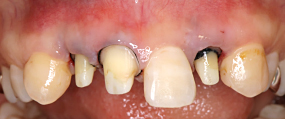
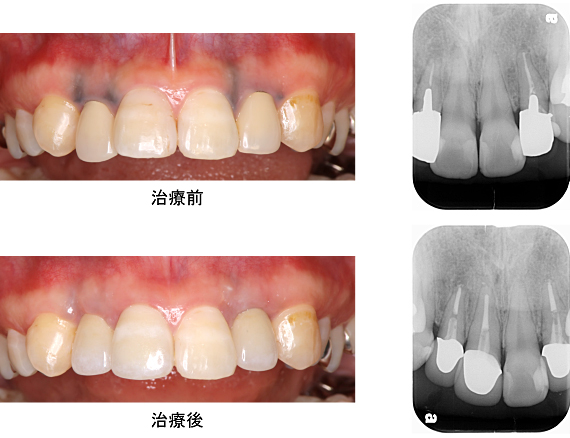
オールセラッミックを装着しました。歯ぐきの黒ずみも消え、金属を排除した土台と
かぶせ物が入り、メタルタトゥーの心配が無くなりました。
更に結合組織を移植した結果、歯ぐきの厚みが増し、歯ぐきの退縮を予防することが出来ました。
歯周治療 : 歯周組織再生治療
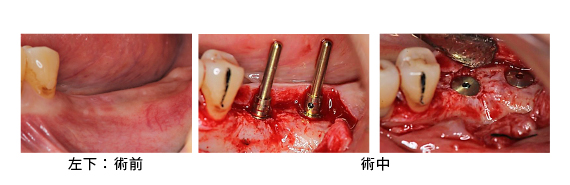
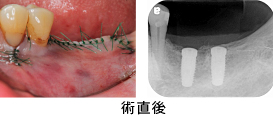
Case1.左下臼歯部

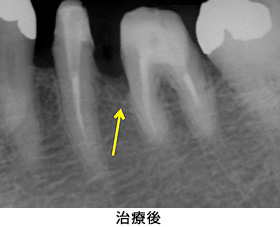
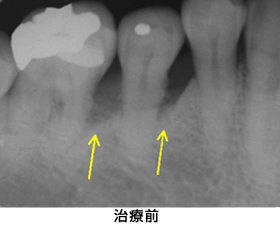
歯石があり、骨が吸収しています。
歯石をきれいに取り除いた後、エムドゲインを用いて再生療法を行いました。骨が再生しているのが認められます。
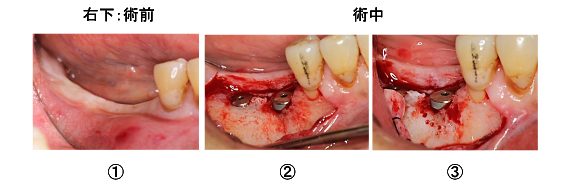
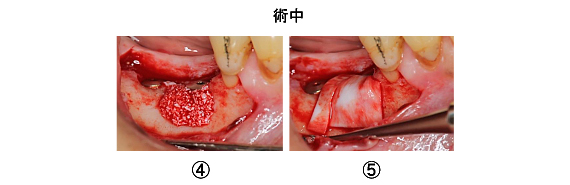
Case2.右下臼歯部

歯周治療 : 全顎治療(フルマウス)
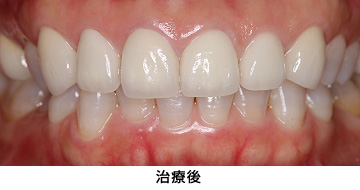
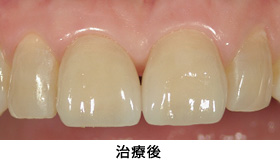
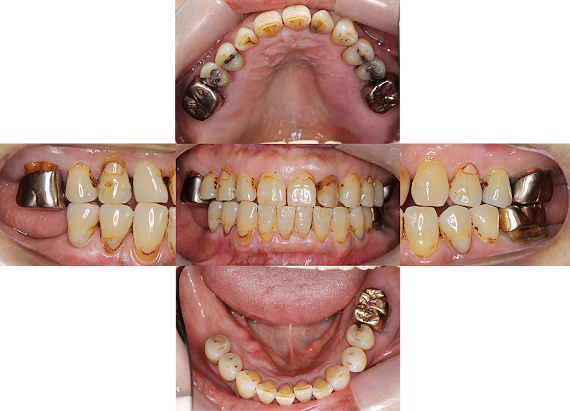
Case1.虫歯由来(歯ぐきの漂白、歯冠延長術)
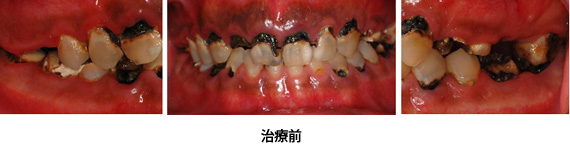
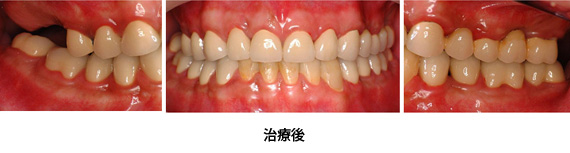
歯ぐきの漂白と歯冠延長術を行い、審美的、機能的に満足のいく仕上がりとなりました。
Case2.虫歯由来(矯正的挺出、歯冠延長術)
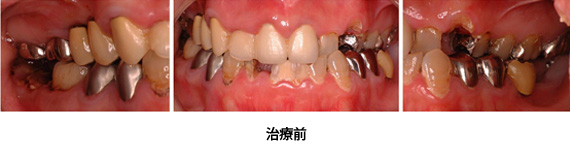
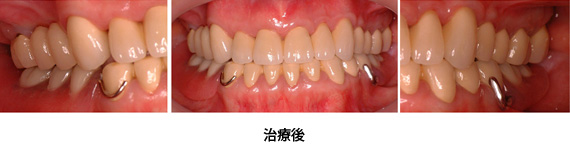
下の奥歯は入れ歯になりましたが、それ以外の歯は、矯正的挺出、歯冠延長術によって、全て残す事が出来ました。
Case3.歯周病由来(再生治療、歯周外科)
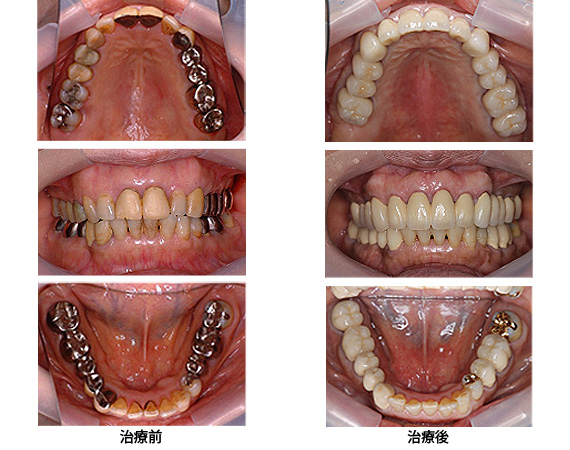
歯周病を徹底的に治して欲しいとのことで来院されました。両側の下の奥歯に再生治療をした後、全顎にわたり歯周外科を行いました。その結果、天然歯も残せて審美的にも満足のいく仕上がりとなりました。
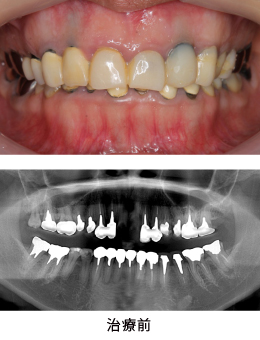
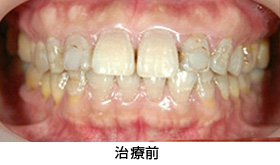
Case4.虫歯由来(歯冠延長術)
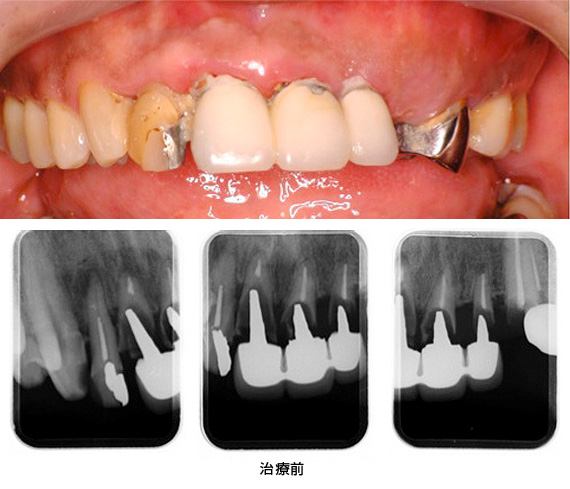
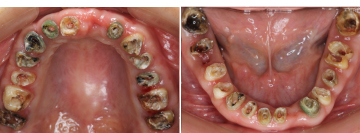
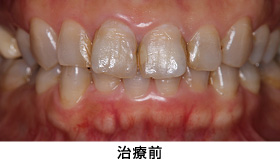
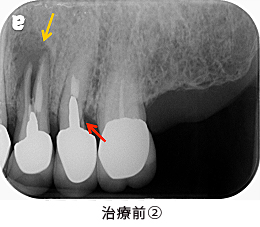
かぶせ物のやり替えを希望で来院されました。
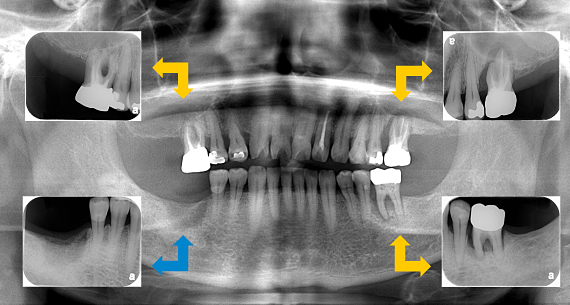
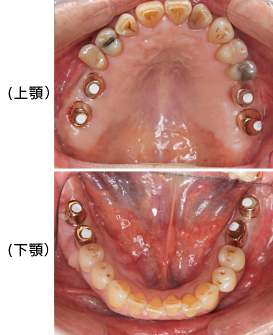
レントゲンを撮ると、ほぼ全ての歯に、根の薬、金属の土台、かぶせ物が入っており、かぶせ物と歯の境目が虫歯になっていました。患者さんと相談した結果、全部の歯を治療していくことにしました。
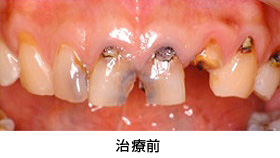
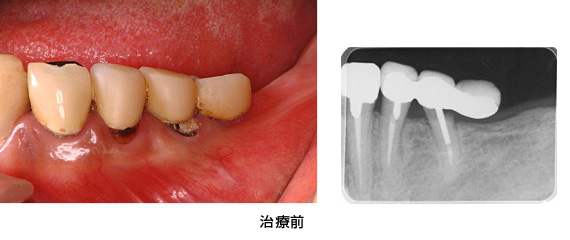
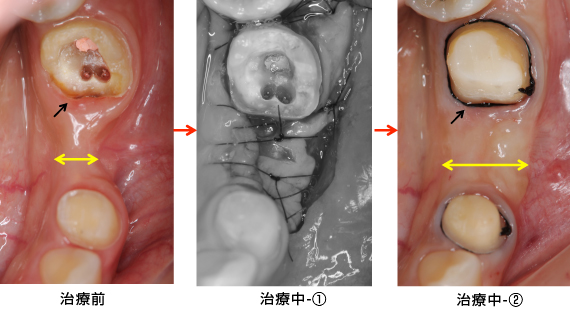
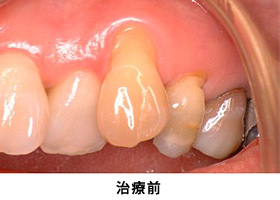
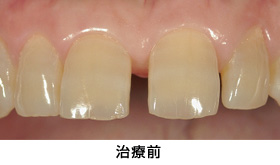
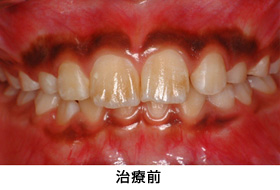
治療前
治療前の状態です。見た目では、目立って状態の悪い所は分かりません。
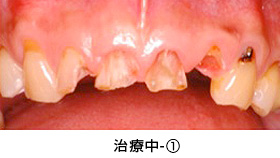
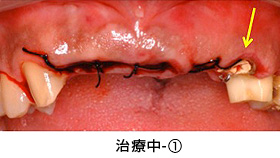
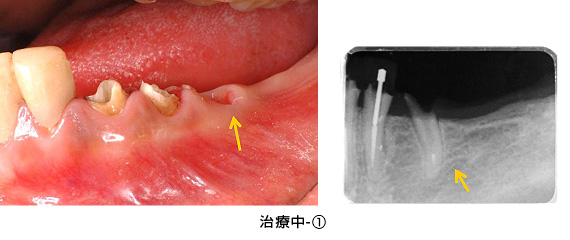
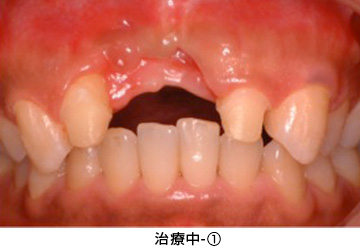
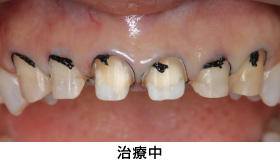
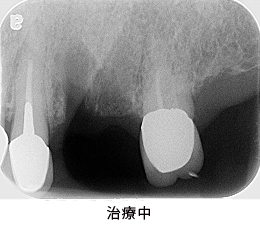
治療中-①
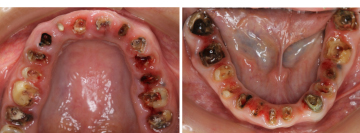
かぶせ物と土台を外した状態です。健全な歯質が、歯ぐきの上にほとんどありませんでした。
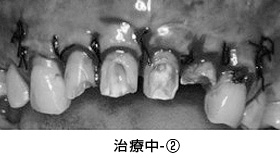
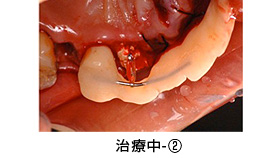
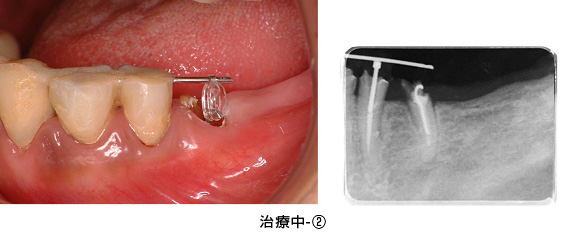
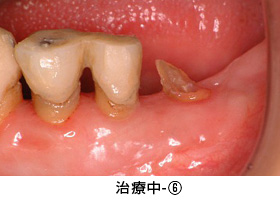
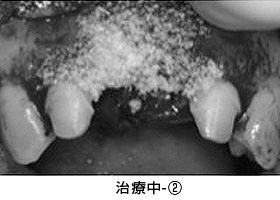
治療中-②
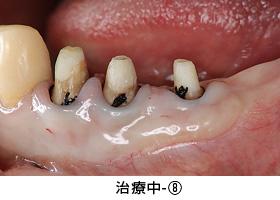
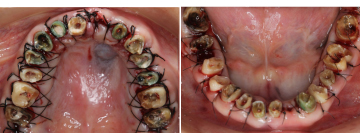
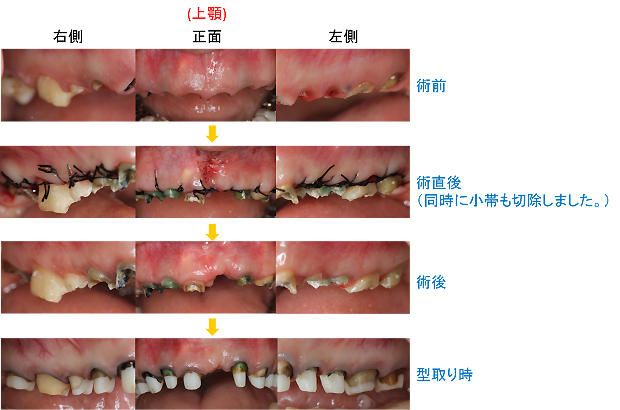
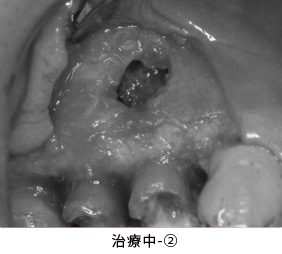
健全な歯質を歯ぐきの上に出すため、全ての歯に歯冠延長術を行いました。患者さんより、手術回数を少なくして欲しいとのご希望があり、上下を1回ずつで終わらせました。
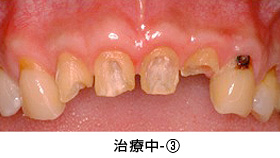
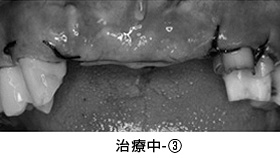
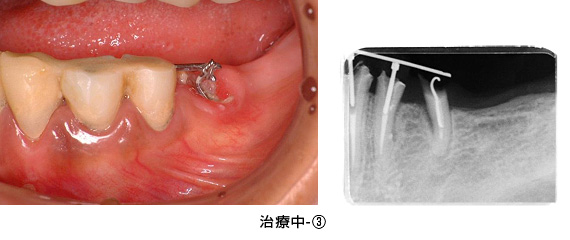
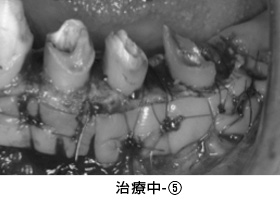
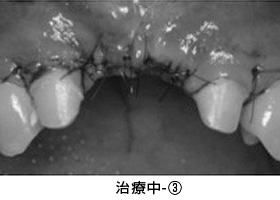
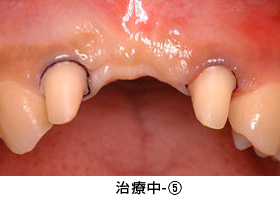
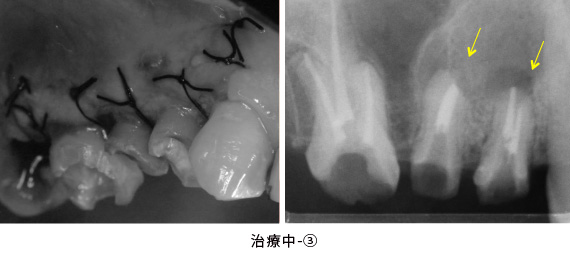
治療中-③
手術後、数か月経った状態です。健全な歯質が歯ぐきの上に
見えてきました。
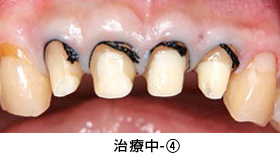
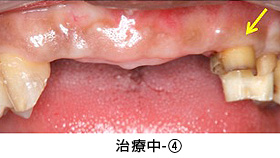
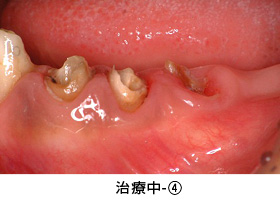
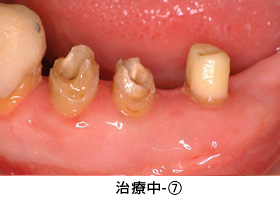
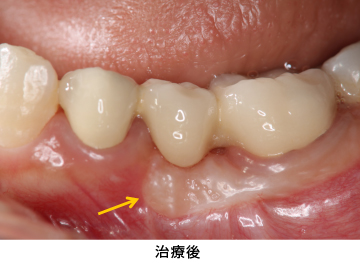
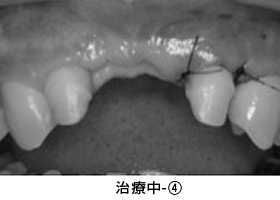
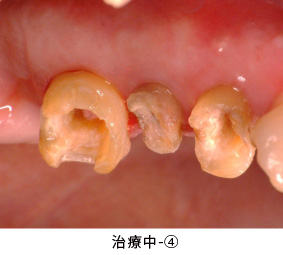
治療中-④
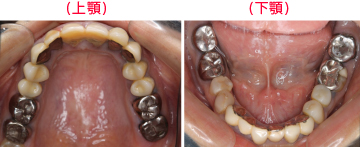
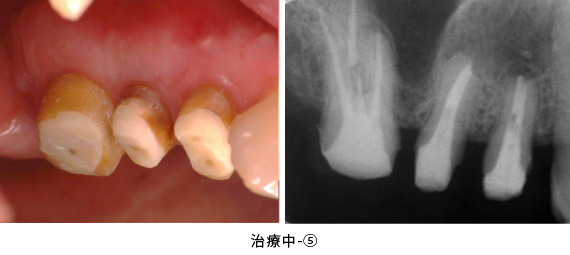
セラミックの土台を直接作った後、歯ぐきの治癒を十分に待って型取りをしました。
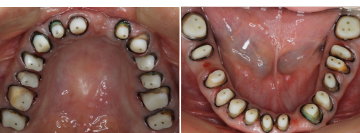

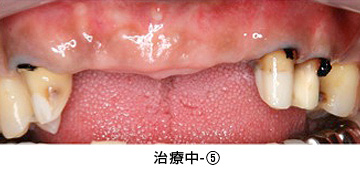
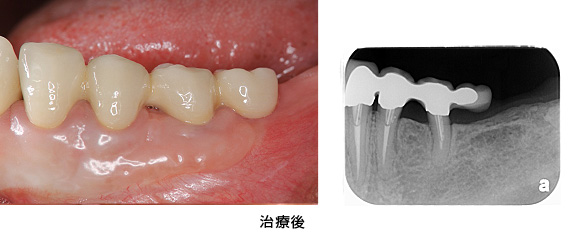
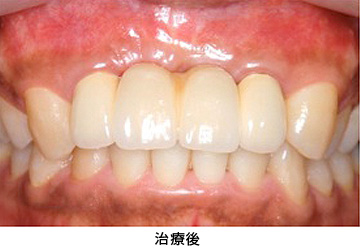
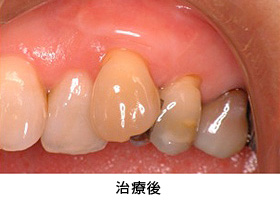
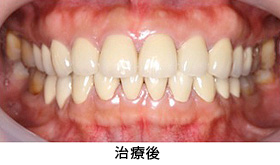
臼歯部はメタルセラミック、前歯部はオールセラミックで修復しました。右上親知らずと、状態の悪かった、上前歯1本、下前歯1本、右下奥歯の半分の根は、抜歯になりましたが、それ以外の歯は全て残すことが出来ました。
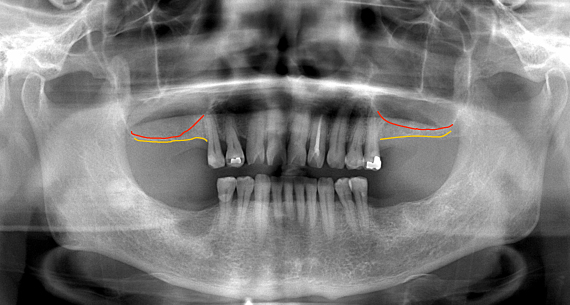
またレントゲンから、かぶせ物の適合状態が良好なことも確認でき、長持ちが期待できます。
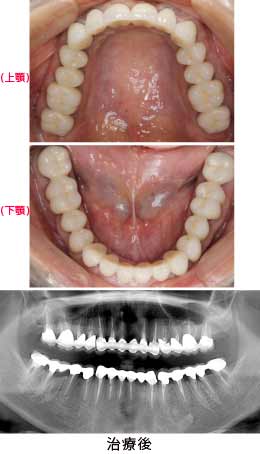
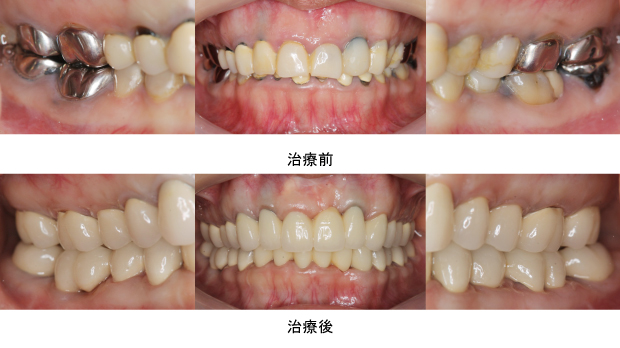
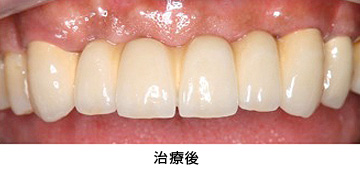
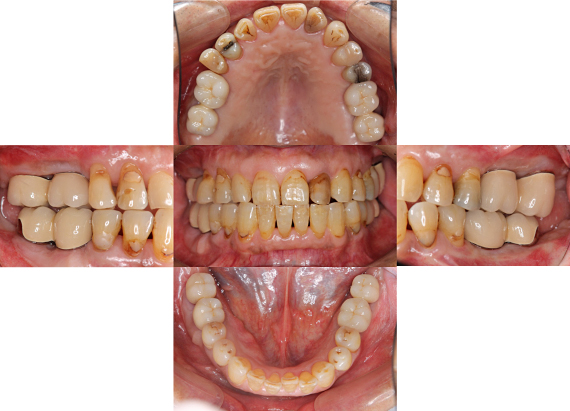
治療前後の写真の比較です。見た目も美しく仕上がり、満足のいく仕上がりとなりました。
審美歯科
Case1.オールセラミック
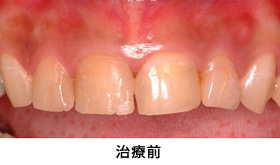
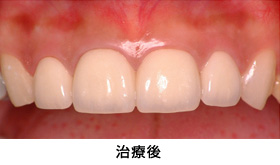
前歯4本の見た目の改善を希望に来院されました。
歯ぐきの漂白、周囲の歯をホワイトニングした後に、オールセラミックを装着しました。
Case2.オールセラミック
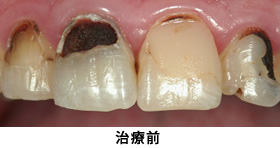
虫歯の除去と審美性の改善を求めて、来院されました。
虫歯を取って、4本全ての歯の神経を残したまま型取りをしました。
オールセラミックによる修復で、審美的に満足のいく状態に回復しました。
Case3.オールセラミック
上下の歯の変色、歯並びの改善を求めて来院されました。
歯の変色は中まで浸透していましたが、神経を傷付けずに、上の歯10本、下の歯10本にオールセラミックを装着しました。
Case4.オールセラミック
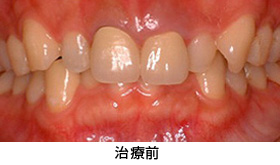
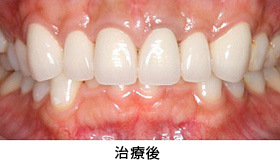
上の前歯の歯並び、歯の色の改善を希望され来院しました。
患者さんは、矯正治療を望まれなかったため、歯周外科により歯ぐきのラインを整え、ホワイトニングをした後に、前歯6本をオールセラミックで治療しました。
Case5.オールセラミック
審美性の改善を求めて来院されました。患者さんと相談した結果、ホワイトニング後に、前歯6本をオールセラミックにすることにしました。
神経の治療がされていた真ん中2本の歯にセラミックの土台を入れ、残りの4本は神経を残したまま、形を整え、型取りをしました。
審美的に改善され、患者さんも満足されました。
ラミネートベニア
上の前歯2本に隙間が見られます。
歯の表面を薄く削り、ラミネートベニアで隙間を埋めました。
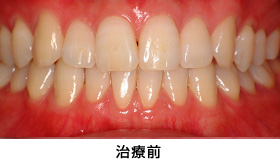
ガムブリーチング(歯ぐきの漂白)
歯ぐきの色の改善を求めて、来院されました。
変色の原因であるメラニン色素を、特殊な薬剤を塗って、除去しました。
ホワイトニング(歯の漂白)
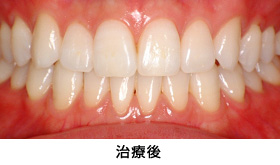
ご自宅で治療することが出来、歯を削ることなく自然な白さを得る事が出来ます。
インプラント
Case1.右下のインプラント治療(遊離歯肉移植術)
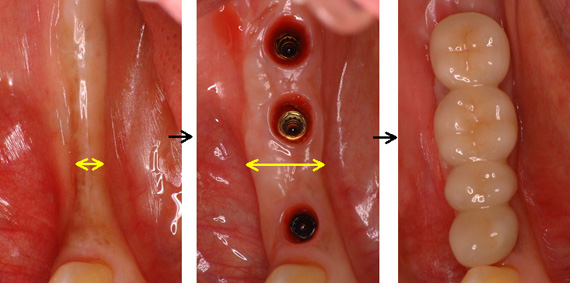
右下奥歯を自分の歯のようにしっかり噛めるようにしたいと、インプラントを希望されました。
インプラントを3本埋めて、ブラッシングしやすいように、丈夫な歯ぐきの移植(遊離歯肉移植)も行いました。
セラミックを装着しました。
Case2.左上のインプラント治療(GBR+ソケットリフト)
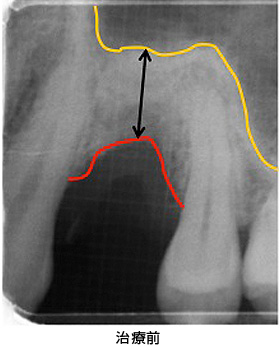
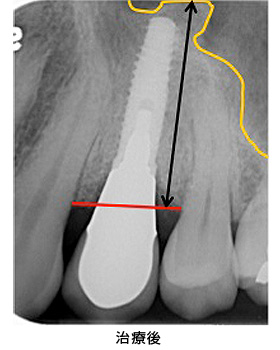
インプラントを希望で来院されましたが、十分な骨の高さがありませんでした。そこで、黄色い部分にはソケットリフト(上顎洞底拳上術)、赤い部分にはGBR(骨造成)を行うことにしました。
骨を増やせた結果、十分な長さのインプラントが入り、長持ちが期待出来ます。
Case3.左下のインプラント治療
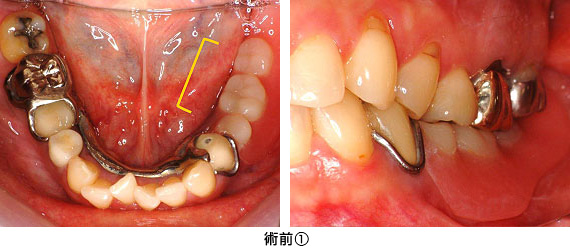
入れ歯に違和感があり、左下にインプラントを入れて欲しいとの事で来院されました。
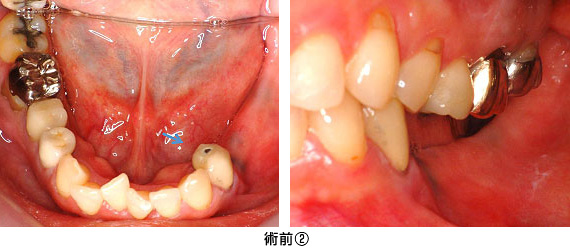
入れ歯を外した状態です。青矢印の歯は、長い間入れ歯のバネが掛かっていたため、力の負担がかかり割れていました。結果、その歯を抜歯し、数か月待った後、4本のインプラントを入れる事にしました。
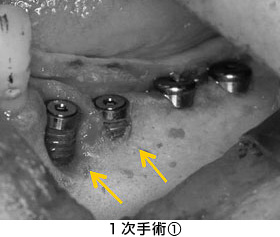

抜歯後、数か月経って1次手術(インプラント体を埋める手術)を行いました。埋めた直後の状態です。ただ、矢印の部分は骨が薄かったため、インプラント体が一部露出してしまいました。
インプラント体をしっかり支えるために、露出部分にGBR(骨造成)をしました。
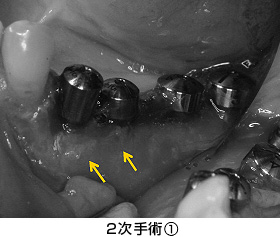
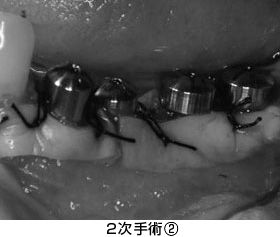
数カ月後、2次手術(頭出しの手術)を行いました。矢印の部分に骨が出来ているのが分かります。
同時に、清掃性を高めるため、FGG(遊離歯肉移植術)を行いました。
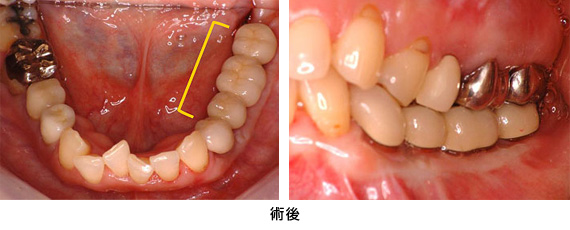
インプラント体の上に、メタルセラミッククラウンを装着しました。審美性、清掃性とも満足のいく仕上がりとなりました。
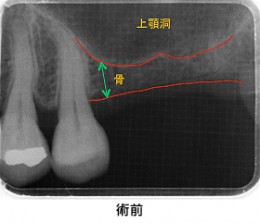
Case4.左上のインプラント治療(サイナスリフト)
左上奥歯にインプラントを希望され来院されました。ただ、インプラントを入れるには十分な骨の厚みがありませんでした。そこで、骨の厚みを増すために、サイナスリフトという、上顎洞(じょうがくどう:上あごの大きな空洞)を持ち上げる手術をする計画をしました。
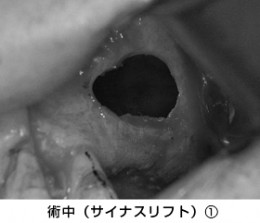
上顎洞の粘膜を上方に持ち上げた状態です。
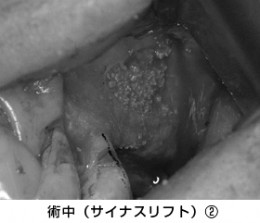
持ち上がった隙間に骨を隙間なく詰めました。
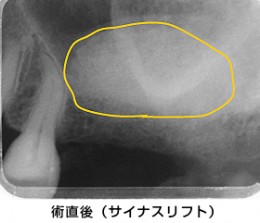
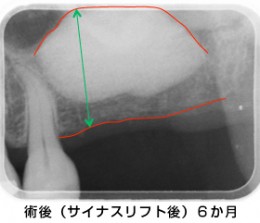
術直後のレントゲンです。黄色の楕円形の中が、移植した骨により白くなっています。
術後6カ月の状態です。移植した骨のレントゲン像がより鮮明になり、骨の厚みが相当増えました。この環境で、インプラントを入れると長持ちが期待できます。
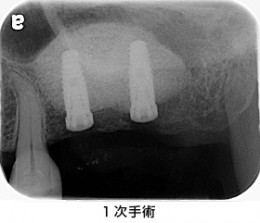
1次手術(インプラント体を埋める手術)を行い、インプラント体を2本埋めました。
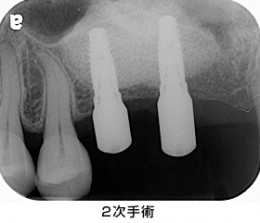
埋めたインプラント体が骨と結合するまで数か月待った後、2次手術(頭出しの手術)を行いました。
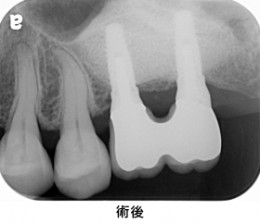
治療終了時の状態です。連結のメタルセラミック冠を装着しました。適合状態も良好です。治療期間は長くなりましたが、長持ちを期待できます。
Case5.下顎前歯のインプラント治療(ロケーター義歯)
よく噛めるしっかりした総入れ歯を作って欲しいとのことで来院されました。現在使用されている入れ歯を修正して使ってもらいましたが、下の入れ歯に関してはより安定性を求められました。患者さんと相談し、両側犬歯部にインプラントを埋め、入れ歯を安定させる「ロケーター義歯」を作ることにしました。「ロケーター義歯」とは、入れ歯と歯肉をボタンのような留め具で留めて、歯肉と固定できる取り外し式の入れ歯のことです。取り外しが可能なため、手入れができ入れ歯を清潔に保つことが可能です。埋め込むインプラントの本数も少なく済み、治療費も軽減することが可能です。
1次手術(インプラント体を埋める手術)の術中です。2本のインプラント体を並行に埋めるための確認作業を行いました。
インプラント体を埋めた直後の状態です。頬側の骨が少なかったためインプラント体が、少し露出しています。
そこで、インプラント体をしっかり支えるために、露出部分にGBR(骨造成)をしました。
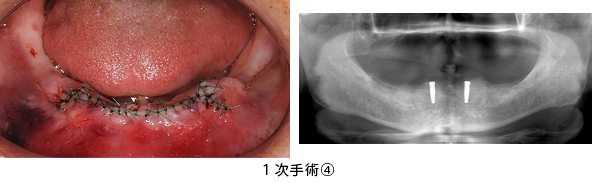
術直後の写真とレントゲンです。2本のインプラント体が平行に埋まっている事が確認できます。
数カ月後、2次手術(頭出しの手術)を行いました。矢印の部分に骨が出来ているのが分かります。
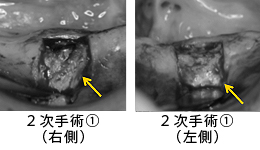
術直後の状態です。仮のアバットメント(土台)を装着しました。
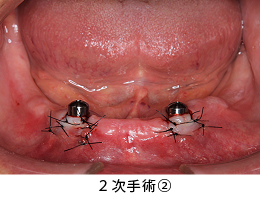
1カ月後の状態です。手術部位がきれいに治癒してきました。
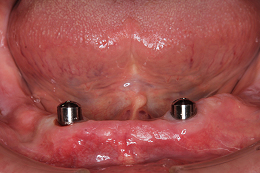
仮のアバットメント(土台)を外して、「ロケーターアバットメント」を装着しました。
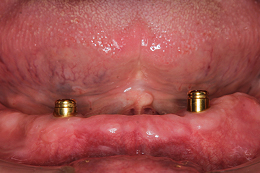
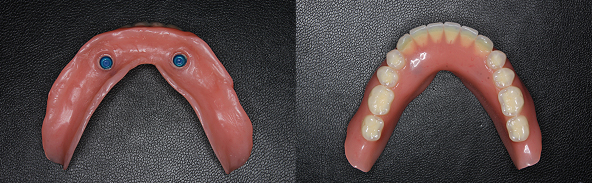
完成した下の入れ歯です。入れ歯の裏側にはボタン状の部品を取り付けています。これらと、インプラントのロケーターアバットメントが「パチッ」と入り、入れ歯が固定されます。
上下の入れ歯を装着した状態です。上の入れ歯はインプラント無しでも十分な吸着が得られました。患者さんは、固いものでもしっかり噛めると満足されました。
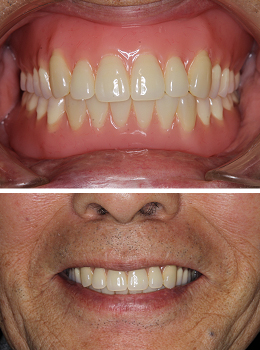
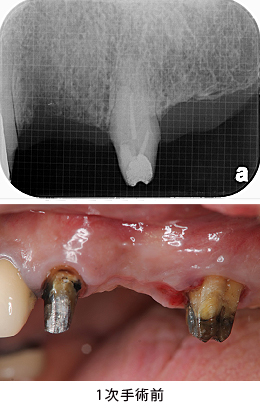
Case6.左上のインプラント治療(GBR)
左上の歯ぐきが腫れているとのことで来院されました。矢印の所にある膿が原因でした。患者さんの事情で、治療は3カ月後から開始することになりました。
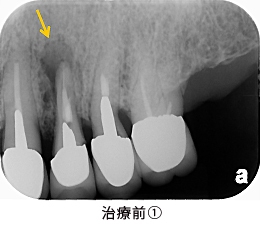
3カ月後のレントゲン写真です。原因の歯は縦に割れていました。さらに、その隣の歯もヒビの線が確認出来ました。この2本は保存不可能と判断して、抜歯することにしました。
抜歯直後の状態です。患者さんと話し合って、2本のインプラントを入れることにしました。また、前後の2本のかぶせ物もやりかえることにしました。
1次手術(インプラントを埋める手術)前の状態です。
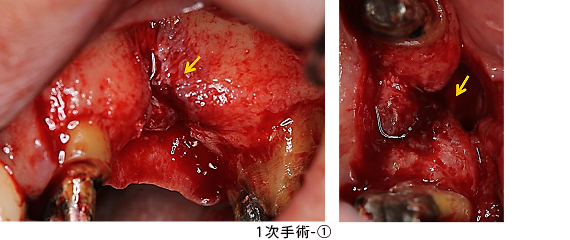
歯ぐきを剥離すると、大きく骨が吸収されていました(矢印)。
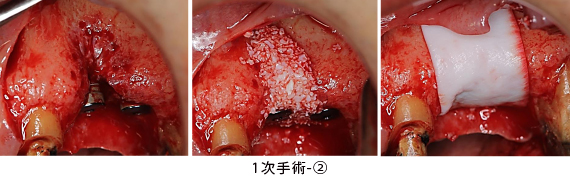
2本のインプラントを埋めた後、吸収部分にGBR(骨造成)をして、吸収性メンブレン(膜)で覆いました。
2本のインプラントを理想の位置に、入れることが出来ました。
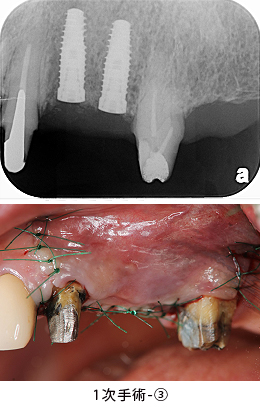
1次手術から数か月経った、2次手術(頭出しの手術)前の状態です。
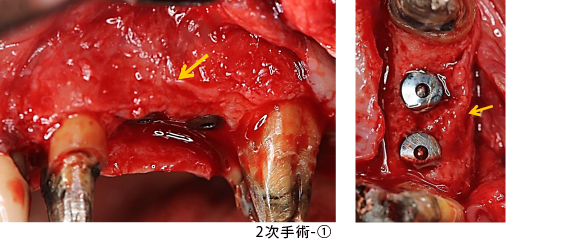
歯ぐきを剥離した状態です。吸収されていた所(矢印)は、骨が出来ています。
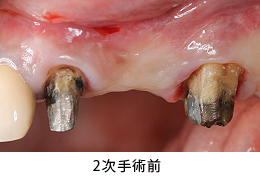
仮の(アバットメント)土台を装着した状態です。
術直後の状態です。インプラントの前後2本の歯に関しては、歯周ポケット除去を目的にAPF(歯肉弁根尖側移動術)を行いました。
術後数か月経って、手術部位がきれいに治癒してきました。
歯とインプラントを同時に型取りしました。
インプラントには、連結のメタルセラミッククラウンを装着しました。適合状態も良好で、長持ちが期待できます。
Case7.両側臼歯部のインプラント治療(サイナスリフト+GBR)
食事の時に歯がぐらぐらして噛めない、とのことで来院されました。
レントゲンから、奥歯の3本のかぶせ物(黄矢印)は重度歯周病のため抜歯と診断しました。また、右下(青矢印)は8カ月前に抜歯をされたとのことでした。
抜歯後の状態です。今後の治療方針について患者さんと相談した結果、取り外し式の入れ歯ではなく、固定式のインプラントを選択されました。上顎に関しては、両側とも上顎洞底(赤線)と歯槽頂(黄線)の距離が短いため、サイナスリフト(上顎洞底拳上術)が必要であることを説明しました。
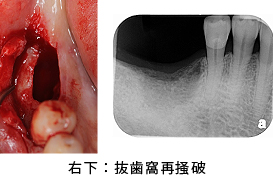
インプラント処置に先だって、8カ月前に抜歯された右下は、骨化されていなかったため再掻把を行いました。
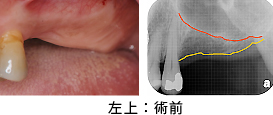
左上、術前の状態です。インプラントを埋めるには十分な骨がありません。サイナスリフトと同時に1次手術(インプラントを埋める手術)を行いました。
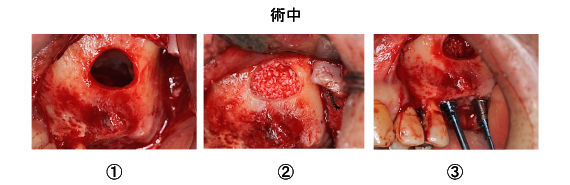
骨を開窓、上顎洞粘膜を剥離し上方に持ち上げました。(①)その出来たスペースに骨を填入しました。(②)そして、2本のインプラントを埋めました。(③)
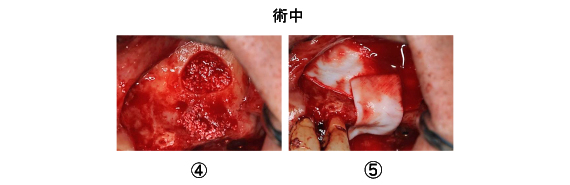
さらに、緊密に骨を填入し、骨頂部にGBR(骨造成)を行いました。(④)骨がその場に留まるよう、吸収性のメンブレン(膜)で覆いました。(⑤)
術直後の状態です。十分な量の骨が填入され、そこに2本のインプラントを埋めることが出来ました。
右上、術前の状態です。骨の厚みが左上よりさらに少ないため、その日はサイナスリフトのみを行いました。また、上顎洞内(赤線の上)に見える陰影は「貯留嚢胞」と呼ばれ、特に問題はありません。
術中です。通常のサイナスリフトの手順で行いました。
術直後の状態です。十分な量の骨が填入されました。
左下に2本インプラントを埋めました。骨は、高さも幅も十分ありました。
術直後の状態です。
右下です。再掻把後1年経過した状態です。(①)骨はしっかり出来ていました。2本のインプラントを埋めました。(②)一部インプラントが露出しています。GBR(骨造成)をする前にデコルチケーション(骨を穿孔して出血を促すこと)を行いました。(③)
GBR(骨造成)を行いました。(④)吸収性のメンブレン(膜)で覆いました。(⑤)
術直後の状態です。
サイナスリフト後、6か月の状態です。(①)骨はしっかり出来ていました。2本のインプラントを埋めることにしました。(②)一部骨化していない空洞が見られました。(③)
2本のインプラントを埋めた後、その空洞に骨を緊密に填入しました。(④)吸収性のメンブレン(膜)で覆いました。(⑤)
術直後の状態です。
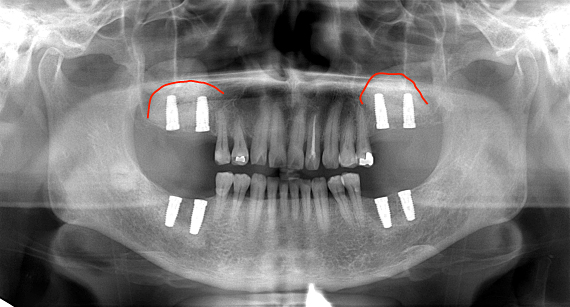
1次手術後のレントゲン写真です。両側の上顎は、サイナスリフトによって十分な長さのインプラントを埋めることが出来ました。次に、2次手術(頭出しの手術)に入っていきます。
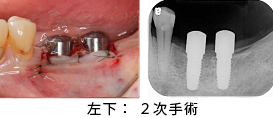
左下2次手術を行いました。清掃性の向上のため角化歯肉(丈夫な歯ぐき)を根尖側に移動させて縫合する、歯肉弁根尖側移動術(APF)を行いました。
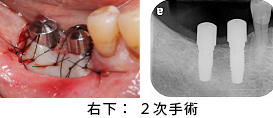
右下2次手術を行いました。右下に関しては、角化歯肉が非常に少なかったため、口蓋から角化歯肉を移植する、遊離歯肉移植術(FGG)を行いました。
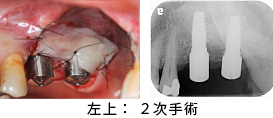
左上2次手術です。APFを行いました。
右上2次手術です。APFを行いました。
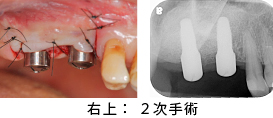
2次手術が終了し、歯肉が治癒した状態です。仮の土台の周りには、丈夫な歯ぐき作ることが出来ました。
8本のインプラントの型採りを同時に行い、アバットメント(金属の土台)を取り付けました。
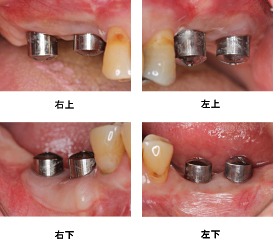
かぶせ物が入った状態です。患者さんは何でもよく噛めると喜ばれました。
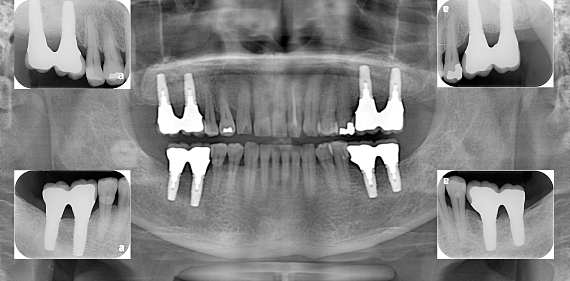
レントゲン写真です。かぶせ物の適合状態も良好で、長持ちが期待できます。
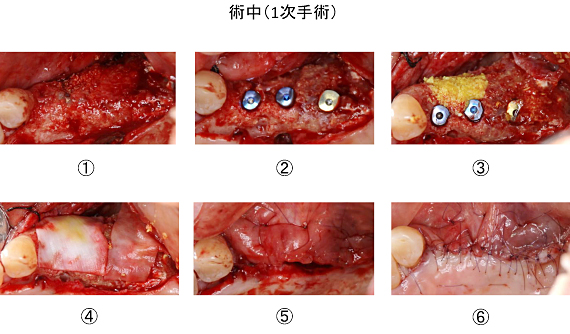
Case8.左上臼歯部のインプラント治療(サイナスリフト+垂直的GBR)
左上奥歯の治療を希望で来院されました。
ブリッジを支えている2本の歯は、歯周病により保存困難なため抜歯となりました。
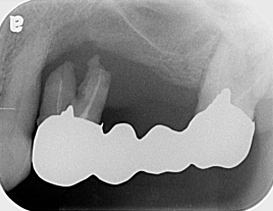
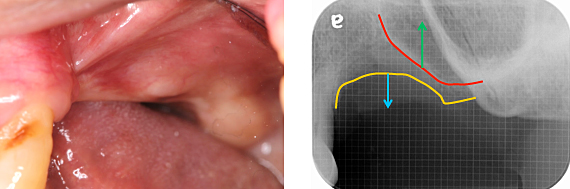
抜歯後4ヶ月の状態です。治療方法について、患者さんと話し合った結果、インプラント治療をしていくことになりました。ただ、上顎洞底(赤線)と歯槽頂(黄線)の間にある骨の量が少ないため、このままではインプラントを埋めることは出来ません。インプラントを埋める前に、サイナスリフト(緑矢印の向きに骨を作る)と、垂直的GBR(青矢印の向きに骨を作る)が必要であることを患者さんに説明しました。
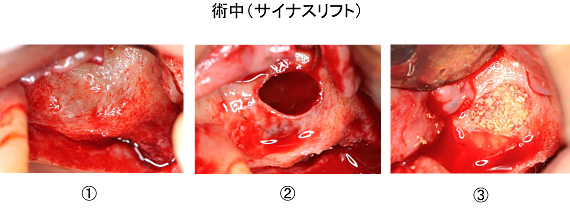
切開、剥離後(①)、骨を開窓し上顎洞粘膜を剥離して上方に持ち上げました(②) 。できた空間に骨補填材を緊密に填入しました(③) 。
スクリューピンを1本植立しました(①) 。
そして、3次元的に形態を付与したチタンメッシュ(②)を試適しました(③)。
確認後、その中に骨補填材を充填しました(④)。
同じく、骨欠損部にも充填しました(⑤)。
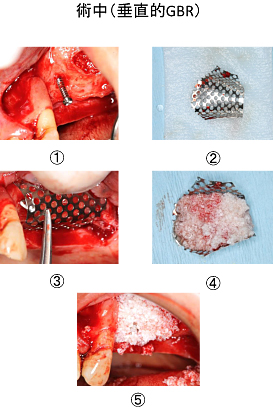
骨補填材の入ったチタンメッシュを骨欠損部上に載せ、短めのスクリューピンで口蓋側に1カ所固定しました(⑥)。
その上を吸収性メンブレン(膜)で覆いました(⑦) 。
そして、水平マットレス縫合(⑧)、単純縫合(⑨)をして終了しました。
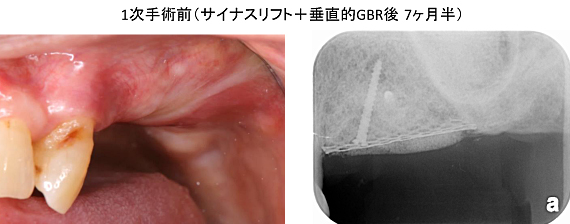
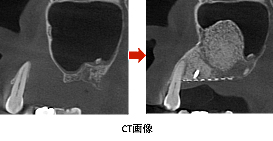
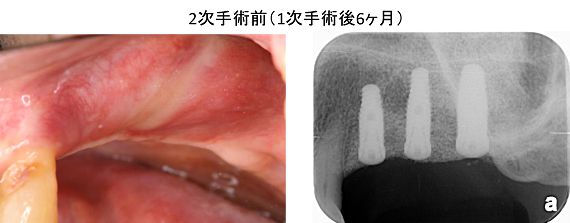
サイナスリフト+垂直的GBR後、7ヶ月半の状態です。CT画像でも十分な骨ができていることが分かります。1次手術(インプラントを埋める手術)を行いました。
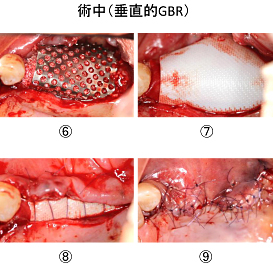
切開、剥離後(①) 、 3本のインプラントを埋めました(②)。 骨の少ない所にGBR(骨造成)を行い(③)、吸収性のメンブレン(膜)で覆いました(④) 。
そして、水平マットレス縫合(⑤)、単純縫合(⑥)をして終了しました。
1次手術後6ヶ月の状態です。歯肉のボリュームが増大し、インプラントがしっかり骨の中に埋まっています。2次手術(頭出しの手術)を行いました。
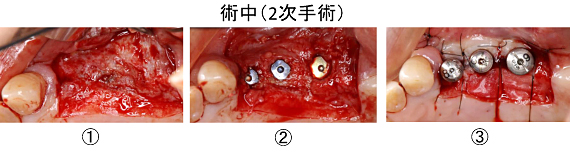
切開、剥離後(①) 、 インプラントを明示しました(②)。
清掃性の向上のため、口蓋(上顎の硬い所)にある角化歯肉(丈夫な歯ぐき)を根尖側に移動させて縫合する、歯肉弁根尖側移動術(APF)を行いました。
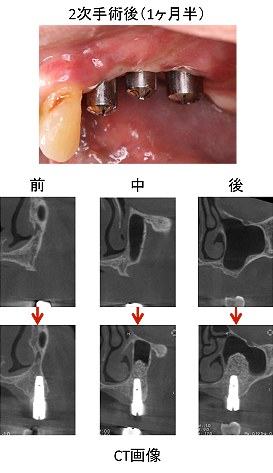
2次手術後1ヶ月半の状態です。歯肉もきれいに治癒してきました。CT画像から、3本のインプラントが埋まっている大部分の骨は、新しく作られた骨であることが分かります。
型取りを行いました。
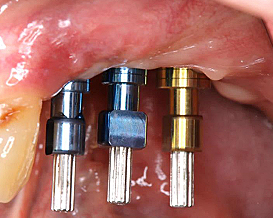
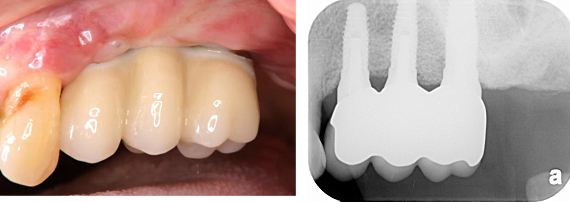
連結のオールセラミック冠を装着しました。治療期間は、1年9カ月と長かったですが、固定式のインプラントが入り、患者さんに大変喜ばれました。
根の治療
歯根端切除術と歯冠延長術の併用症例
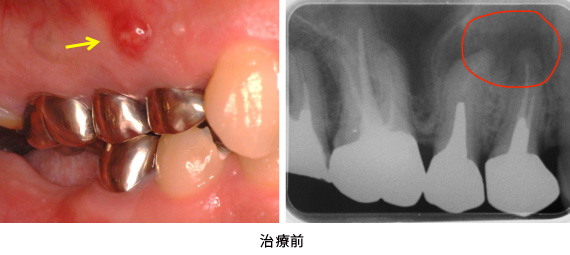
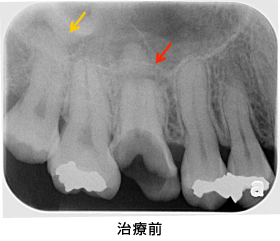
右上の歯ぐきに「おでき(矢印)」のような物が出来ている、とのことで来院されました。レントゲン上からは、2本の歯の根の先に大きな膿(赤枠の中)が確認出来ました。このおできは、根の先に出来た膿があごの骨の中を通り、歯ぐきの表面まで達した出口で、「フィステル」と呼ばれます。根管内に細菌が存在し、感染しているため起こります。そこで、かぶせ物と土台を外して根管治療(根の中にある管の掃除)をすることにしました。
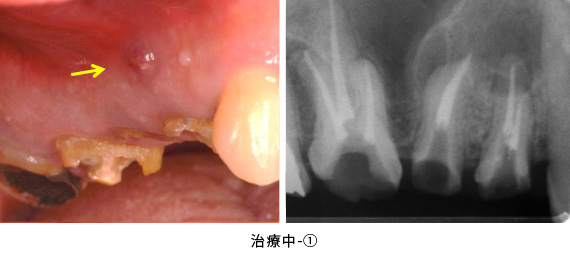
数か月かけて根管治療を行った結果、フィステルは小さくなりました。
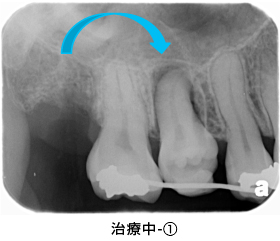
しかし、完全には消えませんでした。膿があまりにも大きく、根管治療で治癒することは難しいと考え、外科的に感染した根の先と膿を取る「歯根端切除術」を行う計画を立てました。また、健全な歯質がほとんどなかったため、同時に「歯冠延長術」もすることにしました。
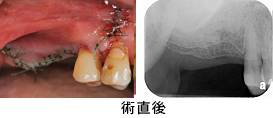
術中です。歯ぐきをはがして、根の先と膿を取り、健全な歯質が歯ぐきの上に出るように骨を整形しました。
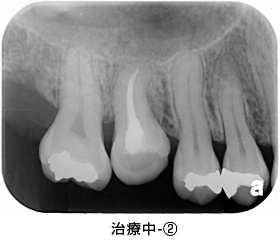
術直後です。レントゲンから、根の先が切除されたことが確認できます。(矢印)
術後1か月の状態です。フィステルは無くなり、健全な歯質が確保されました。
術後2か月の状態です。セラミックの土台を直接作りました。
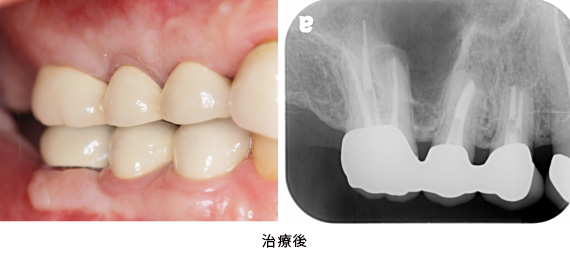
フィステルも消え、レントゲン上でも、膿があった黒い像は、骨ができたため白い像に変わりました。かぶせ物も、健全な歯質の上に装着され、長持ちが期待出来ます。
移植
親知らずの移植
赤矢印の歯の治療の希望で来院されました。虫歯を除去した結果、保存不可能と診断しました。ただ黄色矢印の親知らずの形、大きさが、赤矢印の歯と似ていました。患者さんと話し合った結果、赤矢印の歯を抜歯しそこに親知らずを移植する事にしました。
移植直後の状態です。不安定なため、ワイヤーとボンドで固定しました。
約4か月後の状態です。歯の根と骨の隙間は新しく出来た骨で満たされ、動揺が無くなりました。そして、根のお薬を入れました。
かぶせ物を入れました。適合状態は良好で、長持ちが期待出来ます。